IMATIS 400 mg 30 film tablet Farmakolojik �zellikler
{ Imatinib }
5. FARMAKOLOJ�K �ZELL�KLER
5.1. Farmakodinamik �zellikler
Farmakoterap�tik grup: Antineoplastik ajan, protein-tirozin kinaz inhibit�r� ATC kodu: L01EA01
Etki mekanizmas�:
�matinib k���k bir molek�l yap�s�na sahip bir protein-tirozin kinaz inhibit�r�d�r; Bcr-Abl tirozin kinaz (TK) aktivitesini ve bir�ok resept�r TK'y� kuvvetli bir �ekilde inhibe etmektedir: KIT, c-KIT proto-onkogen taraf�ndan kodlanan k�k h�cre fakt�r� (Stem cell factor - SCF) resept�r�, diskoidin etki b�lgesine ait resept�rler (DDR1 ve DDR2), koloni uyar�c� fakt�r resept�r� (CSF-1R), trombosit k�kenli b�y�me fakt�r� (Platelet derived growth factor – PDGF) resept�rleri alfa ve beta (PDGFR-alfa ve PDGFR-beta). �matinib ayn� zamanda bu resept�r kinazlar�n aktivasyonunun arac�l�k etti�i h�cresel olaylar� da inhibe edebilmektedir.
Farmakodinamik etkiler:�matinib, in vitro, h�cresel ve in vivo d�zeylerde k�r�lma noktalar�n�n yo�unla�t��� b�lge-Abelson (Bcr-Abl) tirozin kinaz� g��l� bir �ekilde inhibe eden bir protein- tirozin kinaz inhibit�r�d�r. Bile�ik, Bcr-Abl pozitif h�cre dizilerinde, Philadelphia kromozom pozitif KML ve ALL hastalar�n�n yeni l�semi h�crelerinde selektif olarak proliferasyonu inhibe etmekte ve apopitozisi uyarmaktad�r.
Bile�ik, in vivo olarak, Bcr-Abl pozitif t�m�r h�creleri kullan�lan hayvan modellerinde tek ajan olarak anti-t�m�r aktivite g�sterir.
�matinib, ayn� zamanda trombosit t�revi b�y�me fakt�r� (Platelet derived growth factor - PDGF) ve k�k h�cre fakt�r� (Stem cell factor - SCF), c-KIT i�in resept�r tirozin kinazlar�n bir inhibit�r�d�r ve PDGF- ve SCF- taraf�ndan y�nlendirilen h�cresel olaylar� inhibe eder. In vitro olarak, imatinib, aktive edici bir KIT mutasyonunu ekspres eden GIST h�crelerinde proliferasyonu inhibe eder ve apopitozu uyar�r. PDGF resept�r�n�n veya Abl protein tirozin kinazlar�n �e�itli ortak proteinlere f�zyonunun veya yap�sal PDGF �retiminin bir sonucu olan yap�sal aktivasyonun, MDS/MPD, HES ve DFSP'nin patogenezinde rol oynad��� �ne s�r�lm��t�r. Ayr�ca, c-KIT ya da PDGFR'nin konstit�tif aktivasyonu SM'nin patogenezinde rol oynayan muhtemel nedendir. �matinib, d�zensiz PDGFR veya ABL kinaz aktivitesinin y�nlendirdi�i sinyalizasyonu ve h�cre proliferasyonunu inhibe eder.
Kronik Miyeloid L�semide Klinik �al��malar
�matinibin etkinli�i, bir b�t�n olarak elde edilen hematolojik ve sitogenetik yan�t oranlar�n� ve hastal�ks�z sa�kal�m s�resini temel al�r. Yeni tan� alm�� KML harici, hastal�k ili�kili semptomlar�n iyile�mesi veya sa�kal�m s�resinin artmas� gibi klinik faydalar�n oldu�unu g�steren kontroll� �al��ma yoktur.
�leri evre, blast veya h�zland�r�lm�� faz hastal�kta Philadelphia kromozomu pozitif (Ph +) KML, di�er Ph + l�semiler veya kronik fazda KML'si olan fakat daha �nce interferon-alfa (IFN) tedavisinde ba�ar�s�z olunan hastalarda �� b�y�k, uluslararas�, a��k etiketli, kontroll� olmayan Faz II �al��ma yap�lm��t�r. Yeni tan� alm�� Ph + KML hastalar�nda b�y�k, a��k etiketli, �ok merkezli, uluslararas�, randomize bir Faz III �al��ma y�r�t�lm��t�r. Ek olarak, iki Faz I �al��mada ve bir Faz II �al��mada �ocuklar tedavi edilmi�tir.
B�t�n klinik �al��malarda hastalar�n %38-40'�n�n en az 60, %10-12'sinin en az 70 ya��nda oldu�u bildirilmi�tir.
Kronik faz, yeni tan� konulmu�: Bu faz III �al��mas�nda, imatinib monoterapisi, interferon-alfa (IFN) + sitarabin (Ara-C) kombinasyonuyla kar��la�t�r�lm��t�r. Yan�ts�zl�k (6 ayda tam hematolojik yan�t (CHR) olmamas�, artan WBC, 24 ayda maj�r sitogenetik yan�t (MCyR) olmamas�), yan�t kayb� (CHR veya MCyR kayb�) veya tedaviye �iddetli intolerans g�steren hastalar�n alternatif tedavi koluna ge�melerine izin verilmi�tir. �matinib grubundaki hastalarda g�nde 400 miligraml�k doz kullan�lm��t�r. IFN grubunda, hastalar 10 g�n/ay boyunca subkutan Ara-C 20 mg/m/g�n ile kombinasyon halinde subkutan olarak 5 MIU/m/g�n hedef IFN dozu ile tedavi edilmi�tir.
Toplam 1106 (her grupta 553) hasta, randomize edilmi�tir. �ki kol aras�nda �al��ma ba�lang�c� �zellikleri iyi d�zeyde dengelenmi�tir. Medyan ya� 51 y�l (aral�k 18-70 y�l) olup, hastalar�n % 21,9'u 60 ya��nda veya �zerindedir. % 59'u erkek ve % 41'i kad�n; % 89,9'u beyaz ve % 4,7'si siyah hastalardan olu�mu�tur. Son hastan�n �al��maya al�nmas�ndan yedi y�l sonra, imatinib ve IFN kollar�nda medyan birinci basamak tedavi s�resi s�ras�yla 82 ve 8 ay olmu�tur. �matinib ile ikinci basamak tedavinin medyan s�resi 64 ayd�r. Genel olarak, birinci basamak olarak imatinib alan hastalarda verilen ortalama g�nl�k doz 406±76 mg'd�r. �al��man�n primer etkililik sonlan�m noktas� progresyonsuz sa�kal�md�r. Progresyon, a�a��daki olaylardan herhangi biri olarak tan�mlanm��t�r: h�zlanm�� faz veya blast krizine progresyon, �l�m, CHR
veya MCyR kayb� ya da uygun terap�tik tedaviye ra�men bir CHR'ye ula�amayan hastalarda WBC art���. Ana sitogenetik yan�t, hematolojik yan�t, molek�ler yan�t (minimal rezid�el hastal���n de�erlendirilmesi), h�zland�r�lm�� faza kadar ge�en s�re veya blast krizi ve hayatta kalma, ana sekonder sonlan�m noktalar�d�r. Yan�t verileri Tablo 2'de g�sterilmektedir.
Tablo 2 Yeni tan� konulan KML �al��mas�ndaki yan�t oranlar� (84 ayl�k veri)
(En iyi yan�t oranlar�) | �matinib n=553 | IFN+Ara-C n=553 |
Hematolojik yan�t |
|
|
THY oran� n (%) | 534 (96,6)* | 313 (56,6)* |
[%95 g�ven aral���] | 94,7, 97,9 | 52,.4, 60,8 |
Sitogenetik yan�t |
|
|
Maj�r yan�t n (%) | 490 (88,6)* | 129 (23,3)* |
[%95 g�ven aral���] | [85,7, 91,1] | [19,9, 27,1] |
Tam CyR n (%) | 456 (82,5)* | 64 (11,6)* |
K�smi CyR n (%) | 34 (6,1) | 65 (11,8) |
Molek�ler Yan�t** |
|
|
12 aydaki maj�r yan�t (%) | 50,2 | 9,6 |
24 aydaki maj�r yan�t (%) | 70,2 | 25 |
84 aydaki maj�r yan�t (%) | 87,9 | 75 |
* p<0,001, Fischer's exact test ** Molek�ler yan�t oranlar� eri�ilebilir verilere ba�l�d�r. Hematolojik yan�t kriterleri (b�t�n yan�tlar ≥4 hafta sonra do�rulanmal�d�r): Kandaki l�kosit say�s� < 10 x10/L, trombosit say�s� < 450 x10/L, miyelosit+metamiyelosit < %5; kanda blast h�cresi veya promiyelosit yok, bazofiller <%20, kemik ili�i d���nda hastal�k yok Sitogenetik yan�t kriterleri: tam (%0 Ph+ metafazlar), k�smi (%1-35), min�r (%36-65) veya minimal (%66-95) Maj�r yan�t (%0-35), hem k�smi hem tam yan�tlar� i�erir [1]. Maj�r molek�ler yan�t kriterleri: Ger�ek-zaman kantitatif revers kriptaz polimeraz zincir reaksiyonuyla �l��len Bcr-Abl transkriptlerinin periferik kanda, ba�lang�� d�zeyine g�re en az 3 log azalmas�. | ||
Birinci basamak tedavide tam hematolojik yan�t, maj�r sitogenetik yan�t ve tam sitogenetik yan�t oranlar�, son muayene tarihinde yan�ts�zl�klar�n sans�rlendi�i Kaplan-Meier yakla��m� kullan�larak hesaplanm��t�r. Bu yakla��m kullan�ld���nda, imatinib ile birinci basamak tedavi i�in hesaplanan k�m�latif yan�t oranlar� 12 ayl�k tedaviden 84 ayl�k tedaviye �u �ekilde d�zelme g�stermi�tir: THY %96,4'ten %98,4'e ve TSY %69,5'ten %87,2'ye.
7 y�ll�k takipte, imatinib grubunda 93 (%16,8) olay olmu�tur: 37 (%6,7) h�zlanm�� faz/blastik
kriz (AF/BK) ilerleme, 31 (%5,6) major sitogenetik yan�t (MSY) kayb�, 15 (%2,7) tam hematolojik yan�t (THY) kayb� ya da white blood cell (beyaz kan h�cresi) (WBC) art��� ve 10 (%1,8) KML ile ili�kisiz �l�m. Buna kar��l�k IFN+Ara-C grubunda 165 (%29,8) olay olmu� ve bunlar�n 130'u birinci se�enek IFN+Ara-C tedavisi s�ras�nda meydana gelmi�tir.
Tedavide ge�en s�re ile birlikte h�zland�r�lm�� faza veya blast krizine y�ll�k progresyon oran� azalm�� ve d�rd�nc� ve be�inci y�llarda y�ll�k % 1'den az olmu�tur. 84 ayda progresyonsuz sa�kal�m tahmini oran� imatinib grubunda %81,2 ve kontrol grubunda %60,6 bulunmu�tur (p
< 0,001). �matinib i�in herhangi bir t�rdeki y�ll�k progresyon oranlar� da zamanla azalm��t�r.
�matinib ve IFN+Ara-C gruplar�nda, s�ras�yla, toplam 71 (%12,8) ve 85 (%15,4) hasta �lm��t�r. 84 ayda randomize imatinib ve IFN+Ara-C gruplar�nda tahmin edilen genel sa�kal�m, s�ras�yla %86,4 (83, 90) ve %83,3 (80, 87) d�zeyindedir (p=0,073, log-rank testi). Bu olaya kadar ge�en zaman sonlan�m noktas�, IFN + Ara-C'den imatinibe y�ksek ge�i� oran�ndan b�y�k �l��de etkilenir.
�matinib tedavisinin kronik fazdaki, yeni tan� konulmu� KML'deki sa�kal�m etkisi, ayn� rejimde IFN+Ara-C (n=325) kullan�lan ba�ka bir Faz III �al��madan elde edilen birincil verilerle birlikte yukar�da belirtilen imatinib verilerinin retrospektif analizinde ayr�nt�l� olarak incelenmi�tir. Bu yay�nda, genel sa�kal�m bak�m�ndan imatinibin IFN+Ara-C kar��s�ndaki �st�nl��� kan�tlanm��t�r (p<0,001); 42 ay i�inde 47 (%8,5) imatinib hastas� ve 63 (%19,4) IFN+Ara-C hastas� �lm��t�r.
�matinib tedavisindeki hastalarda sitogenetik yan�t ve molek�ler yan�t derecesi, uzun d�nem sonu�lar �zerinde a��k bir etkiye sahip olmu�tur. 12 ayda TSY'si (KSY) olan hastalar�n tahmini %96's�nda (%93) akselere faza/blast krizine progresyon olmazken 12 ayda MSY'si olmayan hastalar�n sadece %81'inde 84 ayda ilerlemi� KML'ye progresyon olmad��� g�r�lm��t�r (genel p<0,001, TSY ile KSY aras�nda p=0,25). 12 ayda Bcr-Abl transkriptlerinde en az 3 logaritmal�k azalmas� olan hastalarda akselere faza/blast krizine progresyonsuz kalma olas�l��� 84 ayda %99 bulunmu�tur 18 ayl�k d�n�m noktas� analizine dayan�larak benzer bulgular tespit edilmi�tir.
Bu �al��mada g�nde 400 mg'dan 600 mg'a, ard�ndan g�nde 600 mg'dan 800 mg'a doz art�r�mlar�na izin verilmi�tir. 42 ayl�k izlem sonras�nda 11 hasta sitogenetik yan�tlar�nda do�rulanm�� bir kay�p (4 hafta i�inde) deneyimlemi�tir. Bu 11 hastan�n 4'�nde doz g�nde 800 mg'a art�r�lm�� olup hastalar�n 2'si sitogenetik yan�t� tekrar elde etmi� (1'inde k�smi, 1'inde tam; tam yan�t elde eden ayr�ca molek�ler yan�ta da ula�m��t�r), di�er yandan dozlar� art�r�lmayan 7 hastan�n sadece biri tam sitogenetik yan�t� tekrar elde etmi�tir. Doz art�r�m� �ncesindeki hasta pop�lasyonu (n=551) ile kar��la�t�r�ld���nda, dozun g�nde 800 mg'a y�kseltildi�i 40 hastada baz� advers reaksiyonlar�n y�zdesi daha y�ksek olmu�tur. Daha s�k g�r�len advers reaksiyonlar gastrointestinal hemorajileri, konjonktivit ve transaminazlar veya bilirubinde y�kselmeyi i�ermi�tir. Di�er advers olaylar daha d���k ya da e�it s�kl�kla bildirilmi�tir.
Kronik faz, interferon tedavisinin ba�ar�s�z kald��� hastalar: 532 hasta, 400 miligraml�k ba�lang�� dozuyla tedavi edilmi�tir. Bu hastalar; hematolojik ba�ar�s�zl�k (%29), sitogenetik ba�ar�s�zl�k (%35) veya interferon intolerans� (%36) olmak �zere ba�l�ca 3 gruba ayr�lm��t�r. Hastalar daha �nce medyan 14 ay boyunca ≥25x10 IU/hafta dozlarda IFN tedavisi g�rm��t�r ve hepsi de ge� kronik fazdad�r; tan�dan itibaren ge�en medyan s�re 32 ayd�r. �al��man�n
birincil etkililik de�i�keni maj�r sitogenetik yan�t oran�d�r (tam yan�t art� k�smi yan�t, kemik ili�inde %0 ila %35 Ph+ metafaz).
Bu �al��mada hastalar�n %65'i bir maj�r sitogenetik yan�ta ula�m��t�r; hastalar�n %53'�nde (do�rulanm�� %43) yan�t tamd�r (Tablo 3). Hastalar�n %95'inde tam hematolojik yan�ta ula��lm��t�r.
H�zlanm�� faz: Bu fazdaki 235 KML vakas�n�n ilk 77'sinde tedaviye g�nde 400 mg ile ba�lanm��t�r; daha sonra �al��ma protokol�, daha y�ksek imatinib dozlar�n�n kullan�lmas�na olanak tan�yacak �ekilde tadil edilmi�tir ve geriye kalan 158 hasta, ba�lang��ta 600 mg imatinib kullanm��t�r.
Tam hematolojik yan�t, hi�bir l�semi kan�t�n�n mevcut olmamas� (kemik ili�indeki ve kandaki blast h�crelerinin kaybolmas�, ancak periferik kan tablosunda, tam yan�t i�in gereken d�zelmenin ger�ekle�memesi) veya kronik faz kronik miyeloid l�semiye d�n�� olarak tan�mlanan tam hematolojik yan�t elde edilme oran�, bu �al��man�n etkililik konusundaki de�erlendirilen primer parametresi olmu�tur. Do�rulanm�� hematolojik yan�t, hastalar�n % 71,5'inde elde edilmi�tir (Tablo 3). Bu hastalardan %27,7'sinde ayr�ca maj�r sitogenetik yan�t (% 20,4'�nde [do�rulanm�� %16] tam sitogenetik yan�t) al�nm�� olmas� �nemlidir. 600 mg imatinib kullanan hastalarda bug�nk� saptamalara g�re tahmini ortanca (medyan) hastal�ks�z sa�kal�m ve genel sa�kal�m oranlar�, s�ras�yla 22,9 ay ve 42,5 ay olarak hesaplanm��t�r.
Miyeloid blast krizi: Bu �al��ma, blast krizi geli�mi� olan 260 hasta �zerinde yap�lm��t�r. Bu hastalar�n 95'i (%37'si), h�zlanm�� faz veya yine blast krizi nedeniyle daha �nce de kemoterapi g�rm��t�r (“�nceden tedavi edilmi� olan hastalar”), 165 (%63) hastada ise daha �nce kemoterapi uygulanmam��t�r (“�nceden tedavi edilmemi� olan hastalar”). Ba�lang�� dozu, ilk 37 hastada 400 miligramd�; daha sonra yap�lan protokol tadilat�, daha y�ksek dozlar�n kullan�lmas�na olanak verdi�inden, di�er 223 hasta, ba�lang��ta 600 mg imatinib kullanm��t�r.
Primer etkililik parametresi, h�zlanm�� faz �al��mas�nda oldu�u gibi yine tam hematolojik yan�t, l�semi kan�t�n�n mevcut olmamas� veya kronik faza d�n�� olarak tan�mlanan, hematolojik yan�t oran� olmu�tur. Hastalar�n %31'inde hematolojik yan�t elde edilmi�tir (daha �nce tedavi g�rmemi� hastalarda %36, daha �nce tedavi g�rm�� hastalarda %22). 600 mg imatinib kullanan hastalardaki hematolojik yan�t oran�, 400 mg imatinib kullanm�� olanlara k�yasla daha y�ksektir (%16'ya kar��l�k %33, p=0,0220). Daha �nceden tedavi edilmemi� ve tedavi edilmi� hastalar�n mevcut tahmini ortalama sa�kal�m� s�ras�yla 7,7 ve 4,7 ayd�r.
Lenfoid blast krizi: Faz I �al��malara s�n�rl� say�da hasta kaydedilmi�tir (n=10). Hematolojik yan�t oran�, 2-3 ayl�k s�re ile %70 bulunmu�tur.
Tablo 3 KML vakalar�nda elde edilen yan�tlar
| �al��ma 0110 37 ayl�k veri Kronik faz, IFN ba�ar�s�zl��� (n=532) | �al��ma 0109 40,5 ayl�k veri H�zlanm�� faz (n=235) | �al��ma 0102 38 ayl�k veri Miyeloid blast krizi (n=260) |
Hastalar�n y�zdesi (%95 g�ven aral���) | |||
Hematolojik yan�t | %95 (92,3-96,3) | %71 (65,3-77,2) | % 31 (25,2-36,8) |
Tam hematolojik yan�t (THY) | %95 | %42 | %8 |
L�semi kan�t� yok (NEL) | - | %12 | %5 |
Kronik faza d�n�� (RTC) | - | %17 | %18 |
Maj�r sitogenetik yan�t | %65 (61,2-69,5) | %28 (22,0-33,9) | %15 (11,2-20,4) |
Tam (Onaylanm��) [%95 CI] | %53 % 43 (38,6,2 – 47,2) | %20 % 16 (11,3 – 21,0) | %7 % 2 (0,6 – 4,4) |
K�smi | %12 | %7 | %8 |
THY: �al��ma 0110 [kandaki WBC <10 x10/L, trombosit say�s� <450x10/L, miyelosit + metamiyelosit <5% , kanda blast veya promiyelosit yok, bazofiller < %20, kemik ili�i d���nda hastal�k yok] ve �al��ma 0102 ve 0109 [ANC≥1,5 xl0/L, trombosit say�s� ≥100 x 10/L, kanda blast h�cresi yok, BM blast h�cresi oran� <%5 ve BM d���nda hastal�k yok]
NEL: THY ile ayn� kriterler; yaln�zca ANC ≥1 x10/L ve trombosit say�s� ≥20 xl0/L (�al��ma 0102 ve 0109'da)
RTC: BM ve PB blast h�cresi oran� <%15; BM ve PB blast h�cresi + promiyelosit oran� <%30, PB bazofil oran� <%20, dalak ve karaci�er hari� BM d���nda hastal�k yok (�al��ma 0102 ve 0109'da)
ANC = mutlak n�trofil say�s�, BM = kemik ili�i, PB = periferik kan, WBC = l�kosit say�s�
Maj�r yan�t = tam (%0 Ph+ metafaz) + k�smi (% 1-35) yan�t
![]()
Pediyatrik hastalar: Kronik faz KML'si (n=11) veya blast krizi a�amas�nda KML'si ya da Ph+ akut l�semileri (n=15) olan, 18 ya� alt� toplam 26 pediyatrik hasta bir faz I doz y�kseltme �al��mas�na kaydedilmi�tir. Bu, yo�un �n tedavi g�rm�� hastalardan olu�an bir pop�lasyondur: hastalar�n %46's� �nceden BMT ve %73'� �nceden �oklu ajanl� kemoterapi g�rm��t�r. Hastalar 260 mg/m/g�n (n=5), 340 mg/m/g�n (n=9), 440 mg/m/g�n (n=7) ve 570 mg/m/g�n (n=5) imatinib dozlar� ile tedavi edilmi�tir. Sitogenetik verileri mevcut olan 9 kronik faz KML hastas�n�n 4'�nde (%44) ve 3'�nde (%33) s�ras�yla tam ve k�smi sitojenik yan�t elde edilmi� olup bu oranlar %77 MCyR de�eri ile sonu�lanm��t�r.
Yeni tan� alm�� ve tedavi edilmemi�, kronik fazda KML'si olan toplam 51 pediyatrik hasta a��k-etiketli, �ok merkezli, tek kollu bir faz II �al��maya kaydedilmi�tir. Hastalar 340
mg/m/g�n imatinib ile tedavi edilmi�, doz s�n�rlay�c� toksisitesi hari� ara verilmemi�tir. �matinib tedavisi yeni tan� konmu� pediyatrik KML hastalar�nda, 8 haftal�k tedavi sonras�nda
%78 CHR oran� ile h�zl� yan�t sa�lamaktad�r. Y�ksek CHR oran�na, hastalar�n %65'inde tam sitojenik yan�t (CCyR) geli�imi e�lik etmi� olup bu oran, eri�kinlerde g�zlenen sonu� ile kar��la�t�r�labilir niteliktedir. Ek olarak, hastalar�n %16's�nda k�smi sitojenik yan�t (PCyR) g�zlenmi�, bu da %81 MCyR de�erini vermi�tir. CCyR'ye ula�an hastalar�n b�y�k �o�unlu�u, Kaplan-Meier tahmine dayal� 5.6 ayl�k yan�ta kadar ge�en medyan s�re ile CCyR'ye 3 ila 10'uncu aylar aras�nda ula�m��t�r.
Avrupa �la� Ajans�, Philadelphia kromozomu (bcr-abl translokasyon) pozitif kronik faz kronik miyeloid l�semide pediyatrik pop�lasyonun t�m alt k�melerinde imatinib ile �al��malar�n sonu�lar� sunma zorunlulu�unu iptal etmi�tir (pediyatrik kullan�m ile ilgili bilgi i�in bkz. B�l�m 4.2).
Ph+ ALL i�in klinik �al��malar
Yeni te�his edilen Ph+ ALL:
Kontrol grubuna yer vererek yap�lan ve imatinibin, 55 ya� ve �zeri yeni tan� alm�� 55 hastada kemoterapi ind�ksiyonuyla kar��la�t�r�ld��� bir �al��mada (ADE10), tek ajan olarak kullan�lan imatinib, kemoterapiye k�yasla anlaml� derecede daha y�ksek tam hematolojik yan�t oran� ile sonu�lanm��t�r (%50'ye kar��l�k %96,3, p=0,0001). Kemoterapiye yan�t vermeyen veya zay�f yan�t veren hastalarda imatinib kurtarma tedavisi olarak kullan�ld���nda, 11 hastan�n 9'unda (%81,8) tam hematolojik yan�t elde edilmi�tir. Bu klinik etki, 2 haftal�k tedaviden sonra, kemoterapi kolu ile kar��la�t�r�ld���nda imatinib ile tedavi edilen hastalarda, bcr-abl transkriptlerinde daha b�y�k bir azalmayla ili�kilendirilmi�tir (p=0,02). T�m hastalar ind�ksiyon sonras�nda imatinib ve konsolidasyon kemoterapisi alm�� (bkz. Tablo 4) ve bcr- abl transkriptlerinin d�zeyleri sekizinci haftada iki kolda ayn� olmu�tur. �al��ma tasar�m� do�rultusunda beklendi�i �zere, iki grup aras�nda remisyon s�resi, hastal�ks�z sa�kal�m veya genel sa�kal�m a��s�ndan herhangi bir fark g�zlenmemi�, ancak tam molek�ler yan�t elde edilen ve minimal rezid�el hastal�k d�zeyinde kalan hastalarda gerek remisyon s�resi (p=0,01) gerekse hastal�ks�z sa�kal�m (p=0,02) bak�m�ndan sonu�lar daha iyi olmu�tur.
Kontrol gruplar�na yer verilmeyen d�rt klinik �al��mada (AAU02, ADE04, AJP01 ve AUS01) yeni tan� alm�� 211 Ph+ ALL hastas�ndan olu�an bir pop�lasyonda g�zlenen sonu�lar, yukar�da tarif edilen sonu�lar ile uyumludur. Kemoterapi ind�ksiyonu ile kombinasyon halindeki imatinib (bkz. Tablo 4) %93'l�k bir tam hematolojik yan�t oran� (de�erlendirilebilir 158 hastan�n 147'si) ve %90'l�k bir maj�r sitogenetik yan�t oran� (de�erlendirilebilir 21 hastan�n 19'u) sonu�lar�n� vermi�tir. Tam molek�ler yan�t oran� %48 bulunmu�tur (de�erlendirilebilir 102 hastan�n 49'u). Hastal�ks�z sa�kal�m (DFS) ve genel sa�kal�m (OS) her durumda 1 y�l� ge�mi�tir ve iki �al��madaki (AJP01 ve AUS01) ge�mi� kontrolden �st�n olmu�tur (DFS p<0,001; OS p<0,0001).
Tablo 4 �matinible kombinasyon halinde kullan�lan kemoterapi rejimi
�al��ma ADE10 | |
Faz �ncesi | DEX 10 mg/m oral, g�n 1-5; CP 200 mg/m i.v., g�n 3, 4, 5 MTX 12 mg intratekal, g�n 1 |
Remisyon ind�ksiyonu | DEX 10 mg/m oral, g�n 6-7, 13-16; VCR 1 mg/m i.v., g�n 7, 14; IDA 8 mg/m i.v. (0,5 h), g�n 7, 8, 14, 15; CP 500 mg/m i.v. (1 h), g�n 1; Ara-C 60 mg/m i.v., g�n 22-25, 29-32 |
Konsolidasyon tedavisi I, III, V | MTX 500 mg/m i.v. (24 h), g�n 1, 15; 6-MP 25 mg/m oral, g�n 1-20 |
Konsolidasyon tedavisi II, IV | Ara-C 75 mg/m i.v. (1 h), g�n 1-5; VM26 60 mg/m i.v. (1 h), g�n 1-5 |
�al��ma AAU02 | |
�nd�ksiyon tedavisi (de novo Ph+ ALL) | Daunorubisin 30 mg/m i.v., g�n 1-3, 15-16; VCR 2 mg toplam doz i.v., g�n 1, 8, 15, 22; CP 750 mg/m i.v., g�n 1, 8; Prednizon 60 mg/m oral, g�n 1-7, 15-21; IDA 9 mg/m oral, g�n 1-28; MTX 15 mg intratekal, g�n 1, 8, 15, 22; Ara-C 40 mg intratekal, g�n 1,8, 15, 22; Metilprednizolon 40 mg intratekal, g�n 1, 8, 15, 22 |
Konsolidasyon (de novo Ph+ ALL) | Ara-C 1000 mg/m/12 h i.v. (3 h), g�n 1-4; Mitoksantron 10 mg/m i.v., g�n 3-5; MTX 15 mg intratekal, g�n 1; Metilprednizolon 40 mg intratekal, g�n 1 |
�al��ma ADE04 | |
Faz �ncesi | DEX 10 mg/m oral, g�n 1-5; CP 200 mg/m i.v., g�n 3-5; MTX 15 mg intratekal, g�n 1 |
�nd�ksiyon tedavisi I | DEX 10 mg/m oral, g�n 1-5; VCR 2 mg i.v., g�n 6, 13, 20; Daunorubisin 45 mg/m i.v., g�n 6-7, 13-14 |
�nd�ksiyon tedavisi II | CP 1 g/m i.v. (1 h), g�n 26, 46; Ara-C 75 mg/m i.v. (1 h), g�n 28-31, 35-38, 42-45; 6-MP 60 mg/m oral, g�n 26-46 |
Konsolidasyon tedavisi | DEX 10 mg/m oral, g�n 1-5; Vindesine 3 mg/m i.v., g�n 1; MTX 1,5 g/m i.v. (24 h), g�n 1; Etoposide 250 mg/m i.v. (1 h) g�n 4-5; Ara-C 2 x 2 g/m i.v. (3 h, q 12 h), g�n 5 |
�al��ma AJP01 | |
�nd�ksiyon tedavisi | CP 1.2 g/m i.v. (3 h), g�n 1; Daunorubisin 60 mg/m i.v. (1 h), g�n 1-3; Vinkristin 1,3 mg/m i.v., g�n 1, 8, 15, 21; Prednizolon 60 mg/m/g�n oral |
Konsolidasyon tedavisi | De�i�imli kemoterapi k�r�: MTX 1 g/m i.v. (24 h) g�n 1 ile y�ksek kemoterapi ve 4 siklus boyunca Ara-C 2 g/m i.v. (q 12 h), g�n 2-3 |
�dame | VCR 1,3 g/m i.v., g�n 1; Prednizolon 60 mg/m oral, g�n 1-5 |
�al��ma AUS01 | |
�nd�ksiyon- konsolidasyon tedavisi | Hyper-CVAD rejimi: CP 300 mg/m i.v. (3 h, q 12 h), g�n 1-3; Vinkristin 2 mg i.v., g�n 4, 11; Doksorubisin 50 mg/m i.v. (24 h), g�n 4; De�i�imli olarak DEX 40 mg/g�n g�n 1-4 ve 11-14 ya da MTX 1 g/m i.v. (24 h) g�n 1 ve Ara-C 1 g/m i.v. (2 h, q 12 h), g�n 2-3 (toplam 8 k�r). |
�dame | 13 ay boyunca ayl�k olarak VCR 2 mg i.v.; Prednizolon 200 mg oral, 13 ay boyunca ayda 5 g�n |
T�m tedavi rejimleri CNS profilaksisi i�in steroid uygulamas� i�ermelidir. | |
Ara-C: sitozin arabinozid; CP: siklofosfamid; DEX: deksametazon; MTX: metotreksat; 6-MP: 6-merkaptop�rin; VM26: Teniposide; VCR: vinkristin; IDA: idarubisin; i.v.: intraven�z. | |
Pediyatrik hastalar: I2301 �al��mas�nda, Ph+ ALL'si olan toplam 93 pediyatrik, ergen ve gen� yeti�kin hasta (1 ila 22 ya�lar� aras�nda) a��k etiketli, �ok merkezli, s�ral� gruplu, randomize olmayan bir faz III �al��maya kaydedilmi� ve ind�ksiyon tedavisinden sonra yo�un kemoterapi ile kombinasyon halinde imatinib (340 mg/m/g�n) ile tedavi edilmi�tir. �matinib
1. gruptan 5. gruba do�ru artan s�re ve daha erken imatinib tedavisi olacak �ekilde aral�kl� olarak uygulanm��t�r; en d���k imatinib yo�unlu�u grup 1'de ve en y�ksek imatinib yo�unlu�u grup 5'tedir (ilk kemoterapi tedavi k�rleri s�ras�nda s�rekli g�nl�k imatinib doz uygulamas� ile g�n olarak en uzun s�re). Grup 5 hastalar�nda (n=50) kemoterapi ile kombinasyon halinde tedavi k�r�n�n erken d�nemlerinde imatinib'e s�rekli g�nl�k maruziyet, imatinibsiz standart kemoterapinin uyguland��� tarihsel kontrollerle (n=120) kar��la�t�r�ld���nda 4 y�ll�k olays�z sa�kal�m� (EFS) art�rm��t�r (s�ras�yla %69,6'ya kar��l�k
%31,6). Grup 5 hastalar�nda tahmini 4 y�ll�k GS, tarihsel kontrollerdeki %44,8 de�eri ile
kar��la�t�r�ld���nda %83,6 olmu�tur.
Kohort 5'teki 50 hastadan 20'si (% 40) hematopoietik k�k h�cre nakli alm��t�r.
Tablo 5 �al��ma I2301'de imatinib ile kombinasyon halinde kullan�lan kemoterapi rejimi
Konsolidasyon blo�u 1 (3hafta) | VP-16 (100 mg/ m/g�n, IV): 1-5. g�nler �fosfamid (1,8 g/m/g�n, IV): 1-5. g�nler MESNA (3 saatte bir 360 mg/m/doz, x 8 doz/g�n, IV): 1-5. g�nler G-CSF (5 µg/kg, SC): 6-1. g�nler veya en d���k de�er sonras� ANC > 1500 olana kadar IT Metotreksat (ya�a d�zeltilmi�): SADECE 1. g�n ��l� IT tedavisi (ya�a d�zeltilmi�): 8., 15. g�n |
Konsolidasyon blo�u 2 (3hafta) | Metotreksat (24 saatte 5 g/m, IV): g�n 1 Leucovorin (36 saatte 75 mg/m, IV; 15 mg/m IV veya PO 6 saatte bir x 6 doz) iii: 2. ve 3. g�nler ��l� IT tedavisi (ya�a d�zeltilmi�): g�n 1 ARA-C (3 g/m/doz q 12 h x 4, IV): 2. ve 3. g�nler G-CSF (5 µg/kg, SC): 4-13 g�nler en d���k de�er sonras� ANC > 1500 olana kadar |
Yeniden ind�ksiyon blo�u 1 (3 hafta) | VCR (1,5 mg/m/g�n, IV): 1, 8 ve 15. g�nler DAUN (45 mg/m/g�n bolus, IV): 1 ve 2. g�nler CPM (250 mg/m/doz 12 saatte bir x 4 doz, IV): 3 ve 4. g�nler PEG-ASP (2500 IU/m, IM): g�n 4 G-CSF (5 µg/kg, SC): 5-14. g�nler veya en d���k de�er sonras� ANC > 1500 olana kadar ��l� IT tedavisi (ya�a d�zeltilmi�): 1 ve 15. g�nler DEX (6 mg/m/g�n, PO): 1-7 ve 15-21. g�nler |
Yo�unla�t�rma blo�u 1 (9 hafta) | Metotreksat (24 saatte 5 g/m, IV): 1 ve 15. g�nler Leucovorin (36. saatte 75 mg/m, IV; 15 mg/m IV veya PO 6 saatte bir x 6 doz)iii: 2, 3, 16 ve 17. g�nler ��l� IT tedavisi (ya�a d�zeltilmi�): 1 ve 22. g�nler VP-16 (100 mg/m/g�n, IV): 22-26. g�nler CPM (300 mg/m/g�n, IV): 22-26. g�nler MESNA (150 mg/ m/g�n, IV): 22-26. g�nler G-CSF (5 µg/kg, SC): 27-36. g�nler veya en d���k de�er sonras� ANC > 1500 olana kadar ARA-C (3 g/m, 12 saatte bir, IV): 43, 44. g�nler L-ASP (6000 IUnit/m, IM): g�n 44 |
Yeniden ind�ksiyon blo�u 2 (3 hafta) | VCR (1,5 mg/m/g�n, IV): 1, 8 ve 15. g�nler DAUN (45 mg/m/g�n bolus, IV): 1 ve 2. g�nler CPM (250 mg/m/doz 12 saatte bir x 4 doz, iv): 3 ve 4. g�nler PEG-ASP (2500 IUnit/m, IM): g�n 4 G-CSF (5 µg/kg, SC): 5-14. g�nler veya en d���k de�er sonras� ANC > 1500 olana kadar ��l� IT tedavisi (ya�a d�zeltilmi�): 1 ve 15. g�nler DEX (6 mg/m/g�n, PO): 1-7 ve 15-21. g�nler |
Yo�unla�t�rma blo�u 2 (9 hafta) | Metotreksat (24 saatte 5 g/m, IV): 1 ve 15. g�nler Leucovorin (36. saatte 75 mg/m, IV; 15 mg/m IV veya PO 6 saatte bir x 6 doz)iii: 2, 3, 16, ve 17. g�nler ��l� IT tedavisi (ya�a d�zeltilmi�): 1 ve 22. g�nler VP-16 (100 mg/m/g�n, IV): 22-26. g�nler CPM (300 mg/m/g�n, IV): 22-26. g�nler MESNA (150 mg/m/g�n, IV): 22-26. g�nler G-CSF (5 µg/kg, SC): 27-36. g�nler veya en d���k de�er sonras� ANC > 1500 olana kadar ARA-C (3 g/m, 12 saatte bir, IV): 43, 44. g�nler L-ASP (6000 IUnit/ m, IM): g�n 44 |
�dame (8 haftal�k d�ng�ler) D�ng� 1-4 | MTX (24 saatte 5 g/m, IV): g�n 1 Leucovorin (36. saatte 75 mg/m, IV; 15 mg/ m IV veya PO 6 saatte bir x 6 doz)iii: 2. ve 3. g�nler ��l� IT tedavisi (ya�a d�zeltilmi�): 1, 29. g�nler VCR (1,5 mg/m, IV): 1, 29. g�nler DEX (6 mg/m/g�n PO): 1-5.; 29-33. g�nler 6-MP (75 mg/m/g�n, PO): 8-28. g�nler Metotreksat (20 mg/m/hafta, PO): 8, 15, 22. g�nler VP-16 (100 mg/ m, IV): 29-33. g�nler CPM (300 mg/ m, IV): 29-33. g�nler MESNA IV 29-33. g�nler G-CSF (5 µg/kg, SC): 34-43. g�nler |
�dame (8 haftal�k d�ng�ler) D�ng� 5 | Kraniyal ���nlama (sadece Blok 5) Tan�da CNS1 ve CNS2 olan t�m hastalar i�in 8 fraksiyonda 12 Gy Tan�da CNS3 olan hastalar i�in 10 fraksiyonda 18 Gy VCR (1,5 mg/m/g�n, IV): 1, 29. g�nler DEX (6 mg/m/g�n, PO): 1-5; 29-33. G�nler 6-MP (75 mg/m/g�n, PO): 11-56. g�nler (D�ng� 5'in 1. g�n�nde ba�layarak 6-10 g�nl�k kraniyal ���nlama s�ras�nda 6- MP durdurulur. Kraniyal ���nlama tamamland�ktan sonra 1. g�n 6- MP'ye ba�lan�r.) Metotreksat (20 mg/m/hafta, PO): 8, 15, 22, 29, 36, 43, 50. g�nler |
�dame (8 haftal�k d�ng�ler) D�ng� 6-12 | VCR (1,5 mg/m/g�n, IV): 1, 29. g�nler DEX (6 mg/m/g�n, PO): 1-5; 29-33. g�nler 6-MP (75 mg/m/g�n, PO): 1-56. g�nler Metotreksat (20 mg/m/hafta, PO): 1, 8, 15, 22, 29, 36, 43, 50. |
G-CSF = gran�losit koloni uyar�c� fakt�r, VP-16 = etoposid, MTX = metotreksat, IV = intraven�z, SC
= subkutan, IT = intratekal, PO = oral, IM = intram�sk�ler, ARA-C = sitarabin, CPM = siklofosfamid, VCR= vinkristin, DEX = deksametazon, DAUN = daunorubisin, 6-MP = 6-merkaptopurin, E.Coli L- ASP = L- asparaginaz, PEG-ASP = PEG asparaginaz, MESNA = 2-merkaptoetan s�lfonat sodyum, iii
= veya MTX d�zeyi <0,1 pM olana kadar, 6 saatte bir = her 6 saatte bir, Gy = Gray
�al��ma AIT07, kemoterapi ile kombinasyon halinde imatinib ile tedavi edilen 128 hastay� (1 ila <18 ya�) i�eren �ok merkezli, a��k etiketli, randomize, Faz II / III bir �al��mad�r. Bu �al��madan elde edilen g�venlilik verilerinin, imatinibin Ph + ALL hastalar�nda g�venlilik profili ile uyumlu oldu�u g�r�lmektedir.
N�ksetmi�/tedaviye diren�li Ph+ ALL
�matinib, yineleyen/refrakt�r Ph+ ALL hastalar�nda tek ajan olarak kullan�ld���nda, 411 hastan�n 53'�nde yan�t de�erlendirilebilmi�, hematolojik yan�t oran� %30 (%9'u tam) ve maj�r sitogenetik yan�t oran� ise %23 olarak bulunmu�tur (Not: 411 hastan�n 353'�, primer yan�t verileri toplanmaks�z�n geni�letilmi� eri�im �al��mas�nda tedavi edilmi�tir). 411 yineleyen/refrakt�r Ph+ ALL hastas�ndan olu�an toplam pop�lasyonda progresyona kadar ge�en medyan s�re 2,6 ile 3,1 ay aral���nda olurken, de�erlendirilebilir 401 hastada medyan genel sa�kal�m 4,9 ile 9 ay aral���nda bulunmu�tur. Bu veriler, sadece 55 ya� ve �zeri hastalar dahil edilecek �ekilde yeniden analiz yap�ld���nda da benzer olmu�tur.
SM ile �lgili Klinik �al��malar
ABL, KIT ya da PDGFR protein tirozin kinazlarla ili�kili ya�am� tehdit edici hastal�klar� olan farkl� hasta pop�lasyonlar�nda imatinibin test edildi�i a��k-etiketli, �ok merkezli bir faz II klinik �al��ma (�al��ma B2225) y�r�t�lm��t�r. Bu �al��mada tedavi edilen ve 45'inde hematolojik hastal�klar, 140'�nda da �e�itli solid t�m�rler bulunan 185 hastadan 5'inde SM saptanm��t�r. SM hastalar� g�nl�k 100 mg ila 400 mg imatinib ile tedavi edilmi�tir. Yay�nlanm�� 10 vaka raporu ve vaka serisinde, ya�lar� 26 ila 85 aras�nda de�i�en 25 SM hastas� daha bildirilmi�tir. Bu hastalara da g�nl�k 100 mg ila 400 mg dozda imatinib
uygulanm��t�r. SM i�in tedavi edilen toplam pop�lasyonun (30 hasta) 10'unda (%33) tam hematolojik yan�t, 9'unda (%30) k�smi hematolojik yan�t elde edilmi�tir (toplam yan�t oran�
%63). Sitogenetik anormallikler yay�nlanm�� raporlarda ve �al��ma B2225'te tedavi edilen 30 hastan�n 21'inde de�erlendirilmi�tir. Bu 21 hastan�n sekizinde FIP1L1-PDGFR-alfa f�zyon kinaz saptanm��t�r. �al��ma B2225'te tedavi edilen hastalarda ortanca (medyan) tedavi s�resi 13 ay olmu� (aral�k: 1.4-22.3 ay), yay�nlanm�� literat�rde yan�t veren hastalarda ise aral�k 1 ay ila 30 ay�n �zerinde bir s�re aras�nda de�i�mi�tir.
HES/CEL ile �lgili Klinik �al��malar
ABL, KIT ya da PDGFR protein tirozin kinazlarla ili�kili ya�am� tehdit edici hastal�klar� olan farkl� hasta pop�lasyonlar�nda imatinibin test edildi�i a��k-etiketli, �ok merkezli bir faz II klinik �al��ma (�al��ma B2225) y�r�t�lm��t�r. Bu �al��mada, HES'i olan 14 hasta g�nde 100 mg ila 1000 mg dozda imatinib ile tedavi edilmi�tir. Yay�nlanm�� 35 vaka raporu ve vaka serisinde bildirilen HES/CEL'li 162 hasta daha g�nl�k 75 mg ila 800 mg dozlar�nda imatinib alm��t�r. 176 hastadan olu�an toplam pop�lasyonun 117'sinde sitogenetik anormallikler de�erlendirilmi�tir Bu 117 hastan�n 61'inde FIP1L1-PDGFR-α f�zyon kinaz tan�mlanm��t�r. Di�er 3 yay�nlanm�� raporda d�rt HES hastas�n�n daha FIP1L1-PDGFRα pozitif oldu�u bulunmu�tur. 65 FIP1L1-PDGFRα f�zyon kinaz pozitif hastan�n t�m�, aylarca s�rd�r�len bir CHR elde etmi�tir (raporlama s�ras�nda sans�rlenen 1+ ila 44+ ay aras�nda). Yak�n tarihli bir yay�nda bildirildi�i gibi, bu 65 hastadan 21'i, 28 ayl�k (aral�k 13-67 ay) ortalama bir takip s�resiyle tam molek�ler remisyona ula�m��t�r. Bu hastalar�n ya�lar� 25 ile 72 aral���nda olmu�tur. Ek olarak, olgu raporlar�nda ara�t�rmac�lar taraf�ndan semptomatolojide ve di�er organ disfonksiyon anormalliklerindeki geli�meler bildirilmi�tir. Kalp, sinir, deri/deri alt� doku, solunum/g���s/mediastinal, kas-iskelet/ba� dokusu/vask�ler ve gastrointestinal organ sistemlerinde geli�meler bildirilmi�tir.
HES/CEL'li pediyatrik hastalarda kontroll� �al��ma yoktur. 3 yay�nda PDGFR gen yeniden d�zenlemeleri ile ili�kili HES ve CEL'li �� (3) hasta bildirilmi�tir. Bu hastalar�n ya�lar� 2 ila 16 y�l aras�nda de�i�mi�tir ve imatinib g�nde 300 mg / m2 veya g�nl�k 200 ila 400 mg aras�nda de�i�en dozlarda verilmi�tir. T�m hastalar tam hematolojik yan�t, tam sitogenetik yan�t ve/veya tam molek�ler yan�t elde etmi�tir.
Rezeke edilemeyen ya da metastatik GIST'de yap�lan klinik �al��malar
Rezektabl olmayan veya metastatik malign gastrointestinal stromal t�m�rleri (GIST) olan hastalarda faz II, a��k etiketli, randomize, kontrols�z �ok uluslu bir �al��ma y�r�t�lm��t�r. Bu �al��maya 147 hasta kaydedilmi� ve 36 ay boyunca g�nde bir kez oral olarak 400 mg veya 600 mg kullan�m�na randomize edilmi�tir. Bu hastalar 18 ila 83 ya��nda olup, rezektabl olmayan ve/veya metastatik Kit-pozitif malign GIST patolojik tan�s�na sahiptir. �mm�nohistokimya Kit antikoru ile (A-4502, tav�an poliklonal antiserumu, 1:100; DAKO Corporation, Carpinteria, CA) antijen geri kazan�m� sonras� avidin-biotin-peroksidaz kompleksi y�ntemi ile analize g�re rutin olarak y�r�t�lm��t�r.
Birincil etkililik kan�t� objektif yan�t oranlar�n� temel alm��t�r. T�m�rlerin en az bir hastal�k b�lgesinde �l��lebilir olmas� gerekmi� olup, yan�t karakterizasyonu G�neybat� Onkoloji Grubu (SWOG) kriterlerini temel alm��t�r. Bulgular Tablo 6'da sunulmaktad�r.
Tablo 6 STIB2222 kodlu GIST �al��mas�nda en iyi t�m�r yan�t�
![]()
T�m dozlar (n=147) 400 mg n=73
600 mg n=74
Yan�tlar n (%)
![]()
Tam yan�t 1 (0,7)
K�smi yan�t 98 (66,7)
Stabil hastal�k 23 (15,6)
�lerleyici hastal�k 18 (12,2)
De�erlendirilemeyen 5 (3,4)
Bilinmeyen 2 (1,4)
![]()
�ki doz grubu aras�nda yan�t oranlar� bak�m�ndan farkl�l�klar s�z konusu olmam��t�r. Ara analiz tarihinde �nemli say�da stabil hastal��a sahip hasta, daha uzun s�reli tedavi ile k�smi yan�ta ula�m��t�r (medyan takip s�resi 31 ay). Yan�ta kadar ge�en medyan s�re 13 hafta olmu�tur (%95 GA 12-23). Yan�t veren olgularda tedavi ba�ar�s�zl���na kadar ge�en medyan s�re 122 hafta (%95 GA 106-147), genel �al��ma pop�lasyonunda ise 84 hafta (%95 GA 71- 109) bulunmu�tur. Medyan genel sa�kal�m noktas�na ula��lamam��t�r. 36 ayl�k izlem sonras�nda Kaplan-Meier sa�kal�m tahmini %68'dir.
�ki klinik �al��mada (�al��ma B2222 ve gruplar aras� �al��ma S0033), g�nl�k imatinib dozu, 400 mg veya 600 mg daha d���k g�nl�k dozlar�nda progrese olan hastalarda 800 mg'a y�kseltilmi�tir. Doz, toplam 103 hastada 800 mg'a ��kar�lm��t�r; doz y�kseltildikten sonra 6 hasta k�smi yan�ta ve 21 hasta hastal�k stabilizasyonuna ula�arak %26'l�k genel klinik yan�t sonucunu vermi�tir. Eldeki g�venlilik verilerinden yola ��k�larak, 400 mg veya 600 mg daha d���k g�nl�k dozlar�nda progrese olan hastalarda dozun g�nde 800 mg'a ��kar�lmas�n�n, imatinibin g�venlilik profilini etkilemedi�i g�r�lmektedir.
Adjuvan GIST i�in klinik �al��malar
Adjuvan tedavi ko�ullar�nda imatinib, 773 hasta ile y�r�t�len �ok merkezli, �ift k�r, uzun s�reli, plasebo kontroll� bir faz III �al��mada (Z9001) ara�t�r�lm��t�r. Bu hastalar�n ya�lar� 18-
91 aral���nda olmu�tur. �mm�nhistokimya ile KIT proteini eksprese eden primer GIST y�n�nde histolojik tan�s� bulunan ve en geni� yerinde ≥3 cm t�m�r b�y�kl���ne sahip olan, �al��maya kay�t �ncesindeki 14-70 g�n i�ersinde primer GIST'i tam gross rezeksiyon ile al�nan hastalar dahil edilmi�tir. Primer GIST rezeke edildikten sonra hastalar �u iki koldan birine randomize edilmi�tir: bir y�l s�reyle imatinib 400 mg/g�n veya plasebo.
�al��man�n birincil sonlanma noktas�, randomizasyon tarihinden rek�rense ya da herhangi bir nedene ba�l� �l�me kadar ge�en s�re �eklinde tan�mlanan rek�renssiz sa�kal�m (RFS) olmu�tur.
�matinib RFS'de anlaml� uzama sa�lam��, imatinib grubunda hastalar�n %75'i 38. ayda rek�renssiz iken plasebo grubundaki hastalar�n %75'i 20. ayda rek�renssiz kalm��t�r (s�ras�yla
%95 GA [30-hesaplanamaz]; [14-hesaplanamaz]); (tehlike oran� = 0,398 [0,259-0,610], p<0,0001). Bir y�l sonunda genel RFS, plasebo (%82,3) kar��s�nda imatinib i�in anlaml� d�zeyde daha iyi bulunmu�tur (%97,7) (p<0,0001). Bu �ekilde rek�rens riski plaseboya oranla
%89 azalt�lm��t�r (tehlike oran� = 0,113 [0,049-0,264]).
Primer GIST'lerine y�nelik ameliyatlar� sonras�nda hastalardaki rek�rens riski, �u prognoz fakt�rleri esas al�narak retrospektif �ekilde de�erlendirilmi�tir: t�m�r b�y�kl���, mitotik indeks, t�m�r yeri. Mitotik indeks verileri, tedavi ama�l� (ITT) pop�lasyonu olu�turan 713 hastan�n 556's� i�in mevcut idi. Birle�ik Devletler Ulusal Sa�l�k Enstit�leri (NIH) ve Silahl� Kuvvetler Patoloji Enstit�s� (AFIP) risk s�n�fland�rmalar�na g�re yap�lan alt grup analizlerinin sonu�lar� Tablo 7'de g�sterilmektedir. D���k ve �ok d���k risk gruplar�nda herhangi bir fayda g�zlenmemi�tir. Genel bir sa�kal�m faydas� g�zlenmemi�tir.
Tablo 7 NIH ve AFIP risk s�n�fland�rmas�na g�re Z9001 �al��mas� RFS analiz �zeti
Risk kriteri |
Risk seviyesi |
Hasta y�zdesi (%) | Olay say�s�/hasta say�s� |
Genel tehlike oran� (95% CI)* |
| RFS oranlar� (%) |
�matinib Plasebo'ya kar�� | 12 ayl�k | 24 ayl�k | ||||
�matinib Plasebo'ya kar�� | �matinib Plasebo'ya kar�� | |||||
NIH | D���k | 29,5 | 0/86'e kar�� 2/90 | NE. | 100'e kar�� 98,7 | 100'e kar�� 95,5 |
Orta | 25,7 | 4/75'e kar�� 6/78 | 0,59 (0,17;2,10) | 100'e kar�� 94,8 | 97,8'e kar�� 89,5 | |
Y�ksek | 44,8 | 21/140'e kar�� 51/127 | 0,29 (0,18;0,49) | 94,8'e kar�� 64,0 | 80,7'ye kar�� 46,6 | |
AFIP | �ok d���k | 20,7 | 0/52'e kar�� 2/63 | NE. | 100'e kar�� 98,1 | 100'e kar�� 93,0 |
D���k | 25,0 | 2/70'e kar�� 0/69 | NE. | 100'e kar�� 100 | 97,8'e kar�� 100 | |
Orta | 24,6 | 2/70'e kar�� 11/67 | 0,16 (0,03;0,70) | 97,9'a kar�� 90,8 | 97,9'a kar�� 73,3 | |
Y�ksek | 29,7 | 16/84'e kar�� 39/81 | 0,27 (0,15;0,48) | 98,7'ye kar�� 56,1 | 79,9'a kar�� 41,5 |
*Full takip periyodu- NE-Tahmin edilebilir de�il
�kinci bir �ok merkezli, a��k etiketli faz III �al��mada (SSG XVIII/AIO), cerrahi GIST rezeksiyonu sonras�nda olan ve a�a��daki durumlardan birinin bulundu�u hastalarda 400 mg/g�n imatinib ile 36 ay kar��s�nda 12 ayl�k tedavi kar��la�t�r�lm��t�r: t�m�r �ap� > 5 cm ve mitotik say�m > 5/50 y�ksek g�� alan� (HPF); veya t�m�r �ap� > 10 cm ve herhangi bir mitotik say�m veya mitotik say�m� > 10/50 HPF olan herhangi bir b�y�kl�kteki t�m�r ya da periton bo�lu�una do�ru r�pt�re olan t�m�rler. Toplam 397 hastadan olur al�nm�� ve bu hastalar �al��maya randomize edilmi�tir (199 hasta 12 ay kolunda ve 198 hasta 36 ay kolunda) medyan ya� 61 idi [aral�k 22 ila 84 ya�]). Medyan takip s�resi 54 ay olup (randomizasyondan veri kesme tarihine kadar) ilk hastan�n randomize edili�inden veri kesme tarihine kadar ge�en medyan s�re 83 ayd�r.
�al��man�n birincil sonlanma noktas�, randomizasyon tarihinden n�kse ya da herhangi bir nedene ba�l� �l�me kadar ge�en s�re �eklinde tan�mlanan n�kss�z sa�kal�m (RFS) olmu�tur.
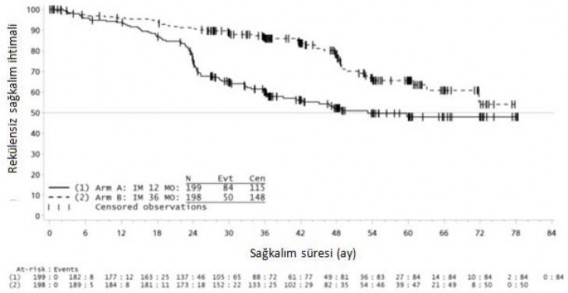
36 ayl�k imatinib tedavisi, 12 ayl�k imatinib tedavisi ile kar��la�t�r�ld���nda RFS'de anlaml� �l��de uzama sa�lam��t�r (genel tehlike oran� (HR) = 0,46 [0,32, 0,65], p<0,0001) (Tablo 8, �ekil 1).
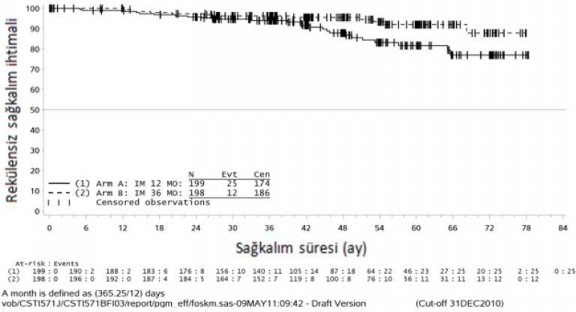
Buna ek olarak, 36 ayl�k imatinib tedavisi, 12 ayl�k imatinib tedavisi ile kar��la�t�r�ld���nda genel sa�kal�m (OS) s�resini anlaml� �l��de uzatm��t�r (HR = 0,45 [0,22, 0,89], p=0,0187) (Tablo 8, �ekil 2).
Daha uzun s�reli tedavi (>36 ay) yeni rek�renslerin olu�umunu geciktirebilmektedir; ancak, bu bulgunun genel sa�kal�m �zerindeki etkisi halen bilinmemektedir.
Toplam �l�m say�s� 12 ayl�k tedavi kolu i�in 25 ve 36 ayl�k tedavi kolu i�in 12 �eklinde olmu�tur.
�matinib ile 36 ay s�reli tedavi, ITT analizinde, yani t�m �al��ma pop�lasyonun dahil edildi�i analizde, 12 ayl�k tedaviden daha �st�n bulunmu�tur. Mutasyon tipine g�re yap�lan planl� bir alt grup analizinde, ekson 11 mutasyonlar� olan hastalarda 36 ayl�k tedavide RFS i�in tehlike oran� 0,35 olmu�tur [%95 GA: 0,22, 0,56].
G�zlemlenen olay say�s�n�n d���k olmas� sebebiyle, daha az yayg�n olan mutasyon alt gruplar� i�in herhangi bir sonu� ��kart�lamamaktad�r.
Tablo 8 12 ayl�k ve 36 ayl�k �matinib Tedavisi (SSGXVIII/AIO �al��mas�)
| 12 ayl�k tedavi kolu | 36 ayl�k tedavi kolu |
RFS | %(GA) | %(GA) |
12 ay | 93,7 (89,2-96,4) | 95,9 (91,9-97,9) |
24 ay | 75,4 (68,6-81,0) | 90,7 (85,6-94) |
36 ay | 60,1 (52,5-66,9) | 86,6 (80,8-90,8) |
48 ay | 52,3 (44,0-59,8) | 78,3 (70,8-84,1) |
60 ay | 47,9 (39,0-56,3) | 65,6 (56,1-73,4) |
Sa�kal�m 36 ay 48 ay 60 ay |
94,0 (89,5-96,7) 87,9 (81,1-92,3) 81,7 (73,0-87,8) |
96,3 (92,4-98,2) 95,6 (91,2-97,8) 92,0 (85,3-95,7) |
�ekil 1 Primer rek�renssiz sa�kal�m sonlan�m noktas� i�in Kaplan-Meier tahminleri (ITT pop�lasyonu)
�ekil 2 Genel sa�kal�m i�in Kaplan-Meier tahminleri (ITT pop�lasyonu)
C-Kit pozitif GIST olan pediyatrik hastalarda kontroll� �al��ma yoktur. 7 yay�nda GIST'li (Kit ve PDGFR mutasyonlar� olan veya olmayan) onyedi (17) hasta bildirilmi�tir. Bu hastalar�n ya�� 8 ila 18 aral���nda olmu�tur ve imatinib, hem adjuvan hem de metastatik ko�ullarda
g�nde 300 ila 800 mg aras�nda de�i�en dozlarda verilmi�tir. GIST tedavisi g�ren pediyatrik hastalar�n �o�unda c-kit veya PDGFR mutasyonlar�n� do�rulayan veriler bulunmamakta olup bu durum kar���k klinik sonu�lara yol a�m�� olabilir.
5.2. Farmakokinetik �zellikler
Genel �zellikler�matinibin farmakokineti�i 25 - 1000 mg'l�k bir doz aral���nda de�erlendirilmi�tir. Plazma farmakokinetik profilleri 1. g�nde ve plazmada kararl� d�zeylerin elde edildi�i 7. ya da 28. g�nde analiz edilmi�tir.
Emilim:
Tablet form�l�n�n ortalama mutlak biyoyararlan�m� % 98'dir. Bir oral dozu takiben plazma imatinib e�ri alt�nda kalan alan (EAA) de�erlerinde, y�ksek oranda hastalar aras� de�i�kenlik g�r�lm��t�r. Y�ksek ya� i�eren bir g�da ile birlikte verildi�inde, imatinibin emilim oran� minimal d�zeyde azalm�� (C'ta % 11 azalma ve t'ta 1,5 saatlik uzama), a�l�k ko�ullar�na g�re EAA de�erinde k���k bir azalma (% 7,4) olmu�tur. Ge�irilmi� gastrointestinal cerrahinin ila� absorpsiyonu �zerindeki etkisi ara�t�r�lmam��t�r.
Da��l�m:
Klinik a��dan uygun konsantrasyonlarda kullan�lan imatinibin plazma proteinlerine ba�lanmas� yakla��k % 95 olmu�, in vitro deneyler temelinde, daha �ok alb�min ve alfa-asit- glikoproteine, az miktarda da lipoproteine ba�lanm��t�r.
Biyotransformasyon:
�nsanlarda, dola��mdaki temel metaboliti ana ila� ile in vitro benzer etki g�c�nde (potens) oldu�u g�sterilmi� N-demetillenmi� piperazin (CGP71588) t�revidir. Bu metabolitin plazma EAA de�erinin imatinibin EAA de�erinin sadece % 16's� oldu�u bulunmu�tur. N-demetile metabolitin plazma proteinlerine ba�lanmas� as�l bile�i�inkine benzerdir.
�matinib ve N-demetil metaboliti birlikte, dola��mdaki radyoaktivitenin yakla��k %65'ini olu�turmu�tur (EAA (0-48 saat)). Dola��mdaki radyoaktivitenin kalan k�sm� bir dizi min�r metabolitten olu�mu�tur.
In vitro sonu�lar CYP3A4'�n, imatinib biyotransformasyonunu katalize eden ba�l�ca P450 enzimi oldu�unu g�stermi�tir. Potansiyel e�zamanl� ila�lardan (asetaminofen, asiklovir, allopurinol, amfoterisin, sitarabin, eritromisin, flulonazol, hidroksi�re, norfloksasin, penisilin
V) olu�an bir panelde sadece eritromisin (IC50 50 μM) ve flukonazol (IC50 118 μM) imatinib metabolizmas�nda klinik a��dan anlaml� olabilecek inhibisyon g�stermi�tir.
In vitro ko�ullarda imatinibin CYP2C9, CYP2D6 ve CYP3A4/5'in mark�r substratlar�n�n kompetitif bir inhibit�r� oldu�u g�sterilmi�tir. �nsan karaci�eri mikrozomlar�nda Ki de�erleri s�ras�yla 27, 7.5 ve 7.9 μmol/l bulunmu�tur. Hastalarda imatinibin maksimal plazma konsantrasyonlar� 2–4 μmol/l'dir, dolay�s�yla bir arada uygulanan ila�lar�n CYP2D6 ve/veya CYP3A4/5 arac�l� metabolizmas�nda inhibisyon olas�d�r. �matinib, 5-fluorourasil biyotransformasyonuna m�dahale etmemi�tir fakat kompetitif CYP2C8 inhibisyonu (Ki =
34.7 μM) sonucu paklitaksel metabolizmas�n� inhibe etmi�tir. Bu Ki de�eri, hastalarda beklenen imatinib plazma d�zeylerinin �ok �zerindedir, dolay�s�yla 5-fluorourasil ya da paklitakselin imatinib ile bir arada uygulanmas� sonucu herhangi bir etkile�im beklenmemektedir.
Eliminasyon:
�matinibin C-i�aretli tek oral dozundan sonra, dozun yakla��k % 81'i 7 g�n i�inde fe�esle (dozun % 68'i) ve idrarla (dozun % 13'�) itrah edilmi�tir. De�i�memi� durumdaki imatinib, dozun % 25'ini (% 5 idrar, % 20 fe�es) olu�turmu�tur, geriye kalan k�s�m metabolitlerdir.
Do�rusall�k / do�rusal olmayan durum :
Sa�l�kl� g�n�ll�lerde oral uygulaman�n ard�ndan, imatinibin t de�erinin yakla��k 18 saat olmas� g�nde tek doz �eklindeki pozolojinin uygun oldu�u izlenimini vermektedir. Oral olarak 25-1000 mg imatinib uyguland�ktan sonra artan dozla birlikte ortalama EAA art��� do�rusal bir seyir izlemi�tir. Tekrarlanan dozlarda imatinib kineti�inde de�i�iklik olmam�� ve g�nde bir kez uyguland���nda birikim, kararl� ila� konsantrasyonunun 1,5-2,5 kat� olmu�tur.
Farmakokinetik / farmakodinamik ili�kiler:
Pop�lasyon farmakokineti�i
KML hastalar�ndaki pop�lasyon farmakokineti�i analizlerine g�re ya��n da��l�m hacmi �zerinde k���k bir etkisi olmu�tur (> 65 ya��ndaki hastalarda % 12 art��). Bu de�i�imin klinik a��dan anlaml� olmad��� d���n�lm��t�r. V�cut a��rl���n�n imatinib klirensi �zerindeki etkisine bak�ld���nda, 50 kg a��rl���ndaki bir ki�ide klirensin 8,5 l/s, olmas� beklenirken, 100 kg a��rl���ndaki bir ki�ideki klirens 11,8 l/s'e y�kselmektedir. Bu de�i�iklikler v�cut a��rl���na g�re bir doz ayarlamas� yap�lmas� i�in yeterli olarak kabul edilmemi�tir. Cinsiyetin imatinib kineti�i �zerinde etkisi olmam��t�r.
GIST hastalar�nda farmakokinetik
GIST hastalar�nda kararl� durum maruziyeti, ayn� dozajda (400 mg/g�n) KML hastalar� i�in g�zlenenden 1,5 kat daha y�ksek olmu�tur. GIST hastalar�ndaki �n pop�lasyon farmakokineti�i analizine dayal� olarak, �� de�i�kenin (alb�min, WBC ve bilirubin) imatinib farmakokineti�i ile anlaml� ili�kiye sahip oldu�u bulunmu�tur. Daha d���k alb�min de�erleri daha d���k klirense (CL/f) sebep olmu� ve daha y�ksek WBC d�zeyleri CL/f azalmas�na neden olmu�tur. Ancak bu ili�kiler, doz ayarlamas�n� gerektirecek �l��de anlaml� �ekilde �n plana ��kmam��t�r. Bu hasta pop�lasyonunda hepatik metastazlar�n varl��� potansiyel olarak karaci�er yetmezli�ine ve azalm�� metabolizmaya yol a�abilir.
�ocuklarda farmakokinetik
Bir Faz I ve Faz II �al��mas�nda oral imatinib, pediyatrik hastalarda da, eri�kin hastalardaki gibi h�zla emilmi�tir. �ocuklarda 260 ve 340 mg/m imatinible elde edilen maruziyet de�erleri, eri�kinlerde s�ras�yla 400 ve 600 mg imatinible elde edilenler gibidir. 340 mg/m imatinibin birinci ve sekizinci g�nlerdeki EAA de�erleri bu ilac�n, tekrarlanan g�nde bir kez dozlardan sonra 1,7 kat birikti�ini g�stermi�tir.
Hematolojik bozukluklar� (KML, Ph+ALL ya da imatinib ile tedavi edilen di�er hematolojik bozukluklar) olan pediyatrik hastalarda birle�tirilmi� pop�lasyon farmakokineti�i analizine dayal� olarak imatinib klirensi v�cut y�zey alan�n�n (VYA) artmas�na paralel olarak y�kselmektedir. VYA etkisi i�in d�zeltme yap�ld�ktan sonra, ya�, v�cut a��rl��� ve v�cut kitle indeksi gibi di�er demografik fakt�rler imatinib maruziyeti �zerinde klinik a��dan anlaml� etkiler yapmam��t�r. Yap�lan analiz, g�nde bir kere 260 mg/m (g�nde 400 mg'� ge�memek �zere) ya da g�nde bir kere 340 mg/m alan (g�nde 600 mg'� ge�memek �zere) pediyatrik hastalarda imatinib maruziyetinin, g�nde bir kere 400 mg ya da 600 mg imatinib alan yeti�kin hastalardakine benzer oldu�unu do�rulam��t�r.
Organ fonksiyonu bozuklu�u
�matinib ve metabolitleri b�brek yoluyla anlaml� miktarda at�lmaz. B�brek fonksiyonlar�nda hafif ve orta �iddette bozukluk olan hastalar, b�brek fonksiyonlar� normal hastalardan daha y�ksek plazma de�erlerine sahip g�r�nmektedir. Art�� yakla��k olarak 1.5-2 katt�r ve imatinibin g��l� bir bi�imde ba�land��� plazma alfa asit glikoprotein (AGP) de�erinde 1.5 katl�k bir art��a kar��l�k gelir. B�brek bozuklu�u olan hastalarda imatinibin serbest ila� klirensi muhtemelen b�brek fonksiyonlar� normal hastalardakinin bir benzeridir ��nk� b�brekler yoluyla at�l�m imatinib i�in min�r bir eliminasyon yolunu olu�turmaktad�r (bkz. B�l�m 4.2 Pozoloji ve uygulama �ekli, B�l�m �zel kullan�m uyar�lar� ve �nlemleri ).
Farmakokinetik analiz sonu�lar�n�n ki�iden ki�iye de�i�ikliklerin s�z konusu oldu�unu g�stermesine ra�men, de�i�ik derecelerde karaci�er yetersizli�i olan hastalardaki imatinibe ortalama maruz kal�m, karaci�er fonksiyonlar� normal olan hastalara k�yasla y�kselmemi�tir (bkz. B�l�m 4.2 Pozoloji ve uygulama �ekli, �zel kullan�m uyar�lar� ve �nlemleri, 4.8 �stenmeyen Etkiler)
5.3. Klinik �ncesi g�venlilik verileri
 Grip, So�uk Alg�nl��� ve �ks�r�k
Grip ve so�uk alg�nl��� (nezle) semptomlar� aras�ndaki fark� bilmek �nemlidir. So�uk alg�nl��� gripten daha hafif belirtiler g�steren bir solunum yolu hastal���d�r.
Grip, So�uk Alg�nl��� ve �ks�r�k
Grip ve so�uk alg�nl��� (nezle) semptomlar� aras�ndaki fark� bilmek �nemlidir. So�uk alg�nl��� gripten daha hafif belirtiler g�steren bir solunum yolu hastal���d�r. |
 L�semi Kan Kanseri
L�semi, kan kanseridir ve v�cudunun kan olu�turan dokular�n�n hastalanmas� anlam�na gelir. Bir�ok l�semi t�r� vard�r; baz� l�semi t�rleri �ocuklarda baz�lar� da yeti�kinlerde s�k g�r�l�r.
L�semi Kan Kanseri
L�semi, kan kanseridir ve v�cudunun kan olu�turan dokular�n�n hastalanmas� anlam�na gelir. Bir�ok l�semi t�r� vard�r; baz� l�semi t�rleri �ocuklarda baz�lar� da yeti�kinlerde s�k g�r�l�r. |
�LA� GENEL B�LG�LER�
Deva Holding A.�.
| Geri �deme Kodu | A12987 |
| Sat�� Fiyat� | 12793.89 TL [ 17 Dec 2024 ] |
| �nceki Sat�� Fiyat� | 13060.59 TL [ 2 Dec 2024 ] |
| Original / Jenerik | Jenerik �la� |
| Re�ete Durumu | Normal Re�eteli bir ila�d�r. |
| Barkodu | 8699525097927 |
| Etkin Madde | Imatinib |
| ATC Kodu | L01EA01 |
| Birim Miktar | 400 |
| Birim Cinsi | MG |
| Ambalaj Miktar� | 30 |
| Antineoplastik ve �mm�nomod�lat�r Ajanlar |
| Yerli ve Be�eri bir ila�d�r. |
�LA� E�DE�ERLER�
| E�de�er �la� Ad� | Barkodu | �la� Fiyat� |
|---|---|---|
| E�de�er bir ila� bulunamad� |
 |
L�semi Kan Kanseri L�semi, kan kanseridir ve v�cudunun kan olu�turan dokular�n�n hastalanmas� anlam�na gelir. Bir�ok l�semi t�r� vard�r; baz� l�semi t�rleri �ocuklarda baz�lar� da yeti�kinlerde s�k g�r�l�r. |
 |
Omurilik zedelenmeleri Omurilik zedelenmesini takip eden birka� g�n i�inde, hi�kimse hasarin ne kadar olacagini tahmin edemez. Buradaki sorun, omuriligin herhangi bir zedelenmesinden hemen sonra, bir omurilik sokunun olusmasidir. |
 |
�nme �nme, beynin hasar g�rmesinin sonucudur. Bu hasar, beynin bir k�sm�ndaki ya bir kanama ya da akut kan eksikli�i nedeniyle o k�sm�n ge�ici ya da kal�c� olarak i�levini yapamamas�na yol a�ar. |